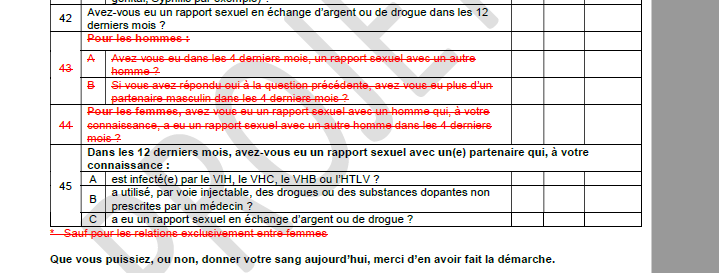
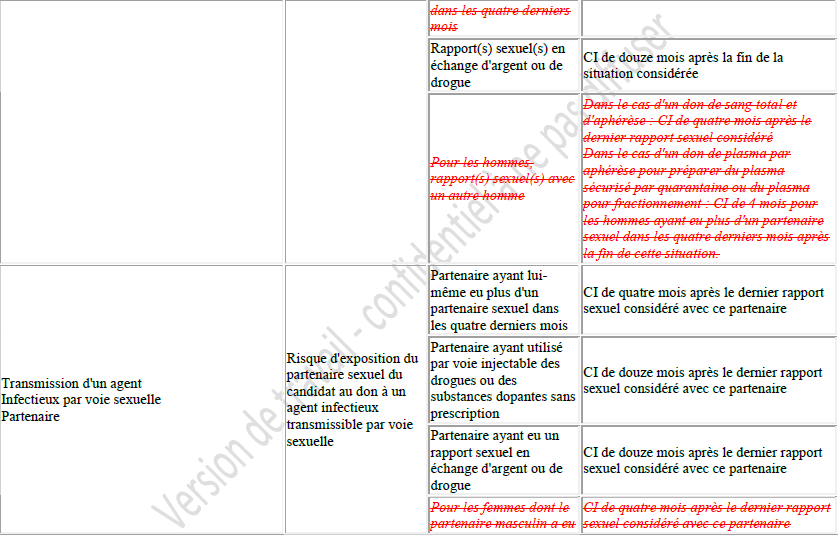
Eloges à Salomon, à Pillonel et aux êtres sournois
MAIL OUVERT
Mise en garde :
La lecture de ce qui suit n’est juste que du sarcasme sans intérêt, si ce n’est que de garder intacte notre capacité à agir, et de rendre compte aux personnes qui souhaitent comprendre ce qu’il se passe lors des « négociations » ministérielles qui n’en sont pas, vu les manœuvres et ficelles utilisées.
Monsieur le Pr Jerome Salomon,
Lors de votre animation de la réunion du Comité de Suivi Epidémiologique le 8 septembre dernier, nous avons eu l’occasion de vous féliciter très sincèrement sur les projets d’arrêté ministériel et de questionnaire pré-don, car ces deux documents transcrivent tout simplement la traduction politique en termes juridiques et pratiques notre réintégration.
Il est juste dommage que ces documents ne restent que des projets, et que l’espoir légitime d’y travailler ne s’est avéré qu’une illusion sans fondement ; pardon, nous mentons : ce n’est que partie remise, seuls des membres du Collectif HOMODONNEUR dont la mauvaise foi n’est plus à démontrer peuvent en douter.
Vous êtes également doté d’une capacité hors du commun pour avoir englué cette rencontre dans un marais démocratique en faisant en sorte, excusez-nous du peu, de fixer un ordre du jour flou, sans objectifs clairs et c’est là que votre génie prend son envol, en laissant espérer à tous une décision ministérielle pour la mi-janvier, sans nous indiquer davantage de détails.
L’espoir fait vivre, vous avez raison.
Quant au temps de parole laissé aux intervenants institutionnels afin de priver de débat, de temps de parole et d’échange suffisant aux intervenants associatifs est une ficelle trop grosse, trop utilisée : dites à votre successeur d’innover, ça nous divertira un peu à l’avenir.
Toutes nos félicitations également pour ce simulacre de démocratie sanitaire, dont vous vous êtes abondamment gargarisé, et de pseudo respect à l’endroit des participants associatifs : chacun des intervenants s’est vu qualifié par vos augustes paroles en termes dithyrambiques, laissant à chacun la rêverie d’être une personne dont les interventions étaient fondamentales, intéressantes, etc… (SIC)
Nous avons toutes et tous ruisselé de bonheur à votre écoute.
Vous allez vraiment nous manquer.
Madame Josiane Pillonel,
Vous remportez haut la main la palme d’or du mépris, et reléguez l’ensemble des autres intervenants – y compris les êtres sournois qui ne méritent vraiment que d’être traités en dernier – au rang de petits joueurs sans culture, sans talents et sans audace.
Ayant eu l’occasion de vous interpeller au cours du Comité de Suivi Epidémiologique, nous avons pris acte que vous ne lisez pas nos contributions, alors que l’essence même d’une instance de démocratie sanitaire, c’est la contradiction argumentée.
Vous vous êtes même étonnée, dans votre supériorité intellectuelle, que vous soyez interpellée sur la lecture des documents envoyés par des associations ; depuis quand, en effet, la blanche colombe est-elle censée répondre à la bave des crapauds ?
Quant au partage des données, c’est fabuleux de ne pas recevoir vos présentations en amont : ça nous oblige à nous émerveiller devant votre parfaite maîtrise du sujet et de notre ignorance et de notre incapacité à comprendre ces choses réservées aux seuls initiés.
Le Pr Salomon s’est même senti obligé de justifier l’absence d’envoi en amont en recourant au prétexte pandémique.
Excusez-nous d’ignorer le fait, qu’en plus de votre mission de suivi épidémiologique des donneurs de sang français, vous étiez également experte des coronavirus et naturellement consultée pour l’ensemble des problèmes sanitaires de la planète. Nos respects !
Pire que tout, en dépit de tous les écrits qu’ont pu produire Bachelard, Popper, Feyerabend et autres insignifiants épistémologistes, nous avons osé exprimé un doute sur votre méthodologie, et proposé une méthodologie alternative pour évaluer, correctement selon ce terme qui n’engage que nous, le risque réel de la réintégration des HSH.
Aussi sûr que la République possède sa Marianne, la Vérité aura sa Josiane.
Soyez patiente, votre heure de gloire adviendra.
Mesdames et Messieurs les êtres sournois,
Que l’on rencontre en grande concentration au sein de l’AFH et d’AIDES, s’il fallait vous reconnaitre des qualités, ce serait dans le domaine où règne la mauvaise foi et l’incohérence qu’il faudrait chercher sans trop d’efforts.
En effet, alors que pendant des années de négociations vous nous avez répété en réunions et par media interposés que s’il devait y avoir réintégration des HSH, ce ne serait que si les études scientifiques prouvaient l’innocuité d’une telle mesure ; au moment où SPF publie une étude le prouvant, subitement vous émettez des doutes (comme nous) mais pas pour les mêmes raisons que nous : pour déclarer qu’elles sont insuffisantes.
En gros, les études sont fiables si elles vous donnent raison.
Ensuite, quand il s’est agi de nous mettre la ceinture de chasteté pour un an, puis pour 4 mois, vous avez reconnus au ministre la légitimité de prendre la décision, et vous vous êtes offusqué des velléités de ces parlementaires qui, au nom du Peuple français, se sont mêlés d’un sujet qu’ils ne maîtrisaient pas, selon vos termes.
Maintenant qu’il est question de tourner la clef dans l’autre sens, subitement ce serait aux hémophiles séropositifs de l’AFH et aux SIDACRATES d’AIDES d’en décider, et non plus au ministre (qui laisse faire), en paralysant le fonctionnement du CSE.
En effet, vous qui n’avez envoyé aucune contribution entre le 11 mars et le 8 septembre, du moins à tous, force est de constater que votre sournois lobbying a porté ses fruits : le Pr Salomon a répondu favorablement à votre requête de saisine du Haut Conseil de la Santé Publique pour pouvoir enfin nous éclairer sur le risque encouru à réintégrer des donneurs invertis.
Grâce à ce fabuleux stratagème, honte à nous, que nous n’avons pas su voir et de fait, que nous n’avons pu empêcher nous voici, entre autres, chaperonné par un comité dont nous ne remettons pas en cause l’utilité, mais dont la saisine n’a pour but que de remettre en question la réintégration promise, dans tous les cas qui a déjà permis son retardement.
Qui veut réellement donner son sang doit intégrer la chose suivante : la neutralisation politique des êtres sournois que vous êtes en est le préalable nécessaire.